Phẫu thuật ung thư tủy sống là gì? Các phương pháp điều trị hiện nay
- Phẫu thuật ung thư tủy sống là gì?
- Mục tiêu của phẫu thuật ung thư tủy sống
- Khi nào cần phẫu thuật ung thư tủy sống?
- Cần chuẩn bị gì trước khi phẫu thuật hay mổ u tủy sống?
- Các phương pháp phẫu thuật ung thư tủy sống phổ biến
- Phẫu thuật cắt bỏ đốt sống (Laminectomy)
- Rủi ro và tác dụng phụ có thể gặp khi phẫu thuật
- Chăm sóc và hồi phục sau phẫu thuật ung thư tủy sống
- Kết luận
- FAQs – Câu hỏi thường gặp
Ung thư tủy sống là một trong những bệnh lý ác tính có mức độ phức tạp rất cao trong nhóm bệnh ung thư hệ thần kinh trung ương. Khi khối u phát triển và chèn ép tủy, bệnh nhân có thể nhanh chóng mất cảm giác, yếu liệt tay chân, rối loạn tiểu tiện và đứng trước nguy cơ bại liệt vĩnh viễn. Ở giai đoạn này, phẫu thuật ung thư tủy sống thường là chỉ định ưu tiên nhằm cứu lấy chức năng vận động và chất lượng sống của người bệnh.
Theo thống kê của American Association of Neurological Surgeons (AANS), khoảng 10.000 trường hợp u tủy sống được chẩn đoán mỗi năm tại Hoa Kỳ, trong đó hơn 45–50% bệnh nhân phải can thiệp phẫu thuật để giải phóng chèn ép và loại bỏ khối u. Tại Việt Nam, các bệnh viện tuyến trung ương cũng ghi nhận số lượng ca phẫu thuật u tủy tăng đều mỗi năm, chủ yếu do nhu cầu phát hiện sớm và khả năng tiếp cận các kỹ thuật mổ hiện đại ngày càng cao. Bài viết dưới đây, Thuốc Ung Thư sẽ cung cấp cái nhìn chuyên sâu, dễ hiểu và thực tế về phẫu thuật ung thư tủy sống và các phương pháp điều trị đang được áp dụng.
Phẫu thuật ung thư tủy sống là gì?
Phẫu thuật ung thư tủy sống là một thủ thuật y tế để loại bỏ hoặc giảm áp lực do khối u gây ra cho tủy sống và các dây thần kinh, bằng cách cắt bỏ khối u (cắt bỏ hoàn toàn hoặc một phần), hoặc mở rộng không gian bằng cách loại bỏ một phần xương (giảm áp), nhằm cải thiện triệu chứng (đau, yếu cơ, tê bì), chẩn đoán khối u và ngăn ngừa tổn thương thần kinh vĩnh viễn, thường kết hợp với xạ trị, hóa trị để điều trị triệt để hơn.
Mục tiêu của phẫu thuật ung thư tủy sống
Ung thư tủy sống có thể thuộc nhóm lành tính hoặc ác tính. Tuy nhiên, khi khối u tăng kích thước, chúng dễ dàng chèn ép lên tủy sống, dây thần kinh hoặc rễ thần kinh, từ đó gây ra nhiều biến chứng nguy hiểm. Người bệnh có thể đối mặt với tình trạng mất cảm giác, không phân biệt được nóng – lạnh; giảm hoặc mất khả năng vận động; yếu liệt một phần cơ thể; rối loạn chức năng ruột – bàng quang; thậm chí tổn thương thần kinh vĩnh viễn. Ở các trường hợp ác tính, nếu không được chẩn đoán và phẫu thuật kịp thời, u tủy sống có thể đe dọa trực tiếp đến tính mạng.
Trong số các phương pháp điều trị hiện nay, phẫu thuật ung thư tủy sống vẫn là lựa chọn được ưu tiên hàng đầu. Đặc biệt với những trường hợp nghi ngờ ác tính, phẫu thuật ung thư tủy sống giữ vai trò quan trọng trong việc kiểm soát bệnh và phòng ngừa biến chứng nặng. Mục tiêu chính của phẫu thuật là loại bỏ hoàn toàn khối u hoặc giảm tối đa thể tích u, tạo điều kiện thuận lợi cho các liệu pháp bổ trợ như xạ trị hoặc hóa trị phát huy hiệu quả tối đa.
Bên cạnh đó, phẫu thuật còn nhằm ngăn chặn tiến triển chèn ép thần kinh, giúp cải thiện triệu chứng và giảm nguy cơ tổn thương lâu dài. Trong một số trường hợp, bác sĩ sẽ thực hiện sinh thiết trong lúc mổ để xác định chính xác bản chất khối u, từ đó xây dựng phác đồ điều trị tối ưu cho từng bệnh nhân.
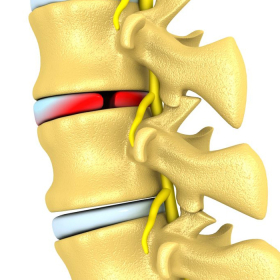
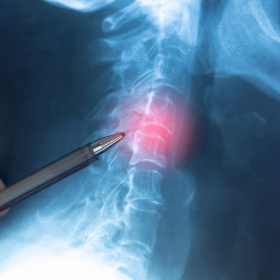
Phẫu thuật ung thư tủy sống nhằm loại bỏ các khối u
Khi nào cần phẫu thuật ung thư tủy sống?
Không phải trường hợp nào mắc ung thư tủy cũng cần phẫu thuật ngay. Tuy nhiên, khi khối u gây chèn ép hoặc có nguy cơ đe dọa chức năng thần kinh, can thiệp phẫu thuật là ưu tiên hàng đầu.
Triệu chứng cảnh báo bệnh nhân cần điều trị sớm
Các dấu hiệu thường gặp bao gồm:
- Đau lưng dai dẳng, tăng khi vận động
- Tê bì tay chân, cảm giác kiến bò
- Yếu chi, đi đứng khó khăn
- Rối loạn tiểu tiện: bí tiểu, tiểu không kiểm soát
- Giảm cảm giác nhiệt, đau, xúc giác
Nếu bệnh nhân xuất hiện dấu hiệu liệt tiến triển, bác sĩ thường yêu cầu nhập viện cấp cứu để đánh giá chỉ định phẫu thuật.
Chỉ định phẫu thuật bắt buộc
Phẫu thuật ung thư tủy sống là bắt buộc trong các tình huống:
- Chèn ép tủy gây mất vận động nhanh chóng
- Nguy cơ liệt không hồi phục
- Khối u gây biến dạng hoặc mất vững cột sống
- Khối u tiến triển dù đã điều trị nội khoa hoặc xạ trị
Ưu tiên của bác sĩ là “giải ép tủy càng sớm càng tốt” để bảo tồn chức năng sống còn.
Các trường hợp hạn chế hoặc không thể phẫu thuật
Một số bệnh nhân có thể không phù hợp để mổ:
- Thể trạng quá yếu, nguy cơ gây mê cao
- Di căn toàn thân giai đoạn cuối
- Khối u lan rộng, không còn khả năng lấy bỏ
Trong những trường hợp này, bác sĩ thường kết hợp xạ trị, hóa trị hoặc điều trị giảm nhẹ nhằm kiểm soát tiến triển bệnh.
Cần chuẩn bị gì trước khi phẫu thuật hay mổ u tủy sống?
Trước khi tiến hành phẫu thuật ung thư tủy sống, quy trình đánh giá ban đầu đóng vai trò đặc biệt quan trọng nhằm đảm bảo ca mổ đạt hiệu quả tối ưu. Người bệnh sẽ được bác sĩ chỉ định chụp MRI cùng các xét nghiệm cận lâm sàng cần thiết để xác định chính xác vị trí, kích thước và mức độ xâm lấn của khối u. Dựa trên dữ liệu hình ảnh này, bác sĩ chẩn đoán hình ảnh và bác sĩ ngoại thần kinh sẽ phối hợp hội chẩn để quyết định phương án điều trị phù hợp nhất, bao gồm việc có nên phẫu thuật hay lựa chọn biện pháp khác.
Trước khi vào phòng mổ, người bệnh cũng được kiểm tra sức khỏe tổng quát một cách kỹ lưỡng. Bác sĩ sẽ đánh giá các chức năng sinh lý, khai thác tiền sử bệnh lý và xác định nguy cơ dị ứng thuốc nhằm đảm bảo quá trình gây mê diễn ra an toàn. Đây là bước then chốt trong các ca mổ u tủy sống, giúp giảm thiểu rủi ro và hạn chế tối đa biến chứng.
Ngoài ra, bác sĩ sẽ trao đổi chi tiết về quy trình phẫu thuật, mục tiêu điều trị cũng như những nguy cơ có thể phát sinh sau mổ. Tùy vào từng trường hợp, người bệnh sẽ được hướng dẫn cụ thể về những điều cần chuẩn bị trước mổ để ca phẫu thuật diễn ra suôn sẻ và an toàn.
Các phương pháp phẫu thuật ung thư tủy sống phổ biến
Vi phẫu thuật cắt bỏ khối ung thư tủy sống
Vi phẫu thuật là một trong những kỹ thuật quan trọng hàng đầu trong phẫu thuật ung thư tủy sống hiện nay, nhờ khả năng can thiệp chính xác, hạn chế xâm lấn và đảm bảo an toàn tối đa cho người bệnh. Ở phương pháp này, người bệnh được gây mê toàn thân trước khi bác sĩ tiến hành tiếp cận vị trí khối u bằng hệ thống kính hiển vi hoặc camera phóng đại chuyên dụng.
Nhờ hình ảnh phóng đại rõ nét, bác sĩ có thể quan sát chi tiết cấu trúc khối u, dây thần kinh và các mô lành xung quanh. Điều này giúp việc bóc tách, tách rời khối u khỏi nhu mô tủy sống được thực hiện chính xác hơn, giảm thiểu tối đa nguy cơ tổn thương thần kinh – những rủi ro có thể dẫn đến hậu quả nặng nề như liệt vận động, rối loạn cảm giác hay mất kiểm soát tiểu tiện.
Trong quá trình phẫu thuật, bác sĩ sử dụng các dụng cụ vi phẫu chuyên biệt để loại bỏ khối u càng nhiều càng tốt, đảm bảo giải phóng chèn ép mà vẫn giữ nguyên tính toàn vẹn của tủy sống. Sau khi cắt bỏ khối u, phần xương đốt sống và vết mổ được khâu đóng cẩn thận. So với mổ mở truyền thống, vi phẫu thuật giúp người bệnh giảm đau sau mổ rõ rệt, hồi phục nhanh hơn, thời gian nằm viện ngắn và nguy cơ biến chứng thấp hơn.
Phẫu thuật cắt bỏ đốt sống (Laminectomy)
Phẫu thuật cắt bỏ đốt sống, hay laminectomy, là kỹ thuật phổ biến trong điều trị các bệnh lý chèn ép tủy sống, đặc biệt được áp dụng trong phẫu thuật ung thư tủy sống nhằm loại bỏ khối u và giảm áp lực lên hệ thần kinh trung ương. Trong quá trình này, bác sĩ sẽ mở rộng ống sống bằng cách loại bỏ một phần cung sau của đốt sống hoặc đĩa đệm, giúp giải phóng tủy sống và các rễ thần kinh khỏi sự chèn ép do khối u, thoát vị đĩa đệm hay viêm thoái hóa cột sống.
Thủ thuật được thực hiện dưới gây mê toàn thân bởi ê-kíp phẫu thuật giàu kinh nghiệm, đảm bảo kiểm soát tốt mọi thao tác nhằm hạn chế mất máu và bảo vệ cấu trúc thần kinh. Tuy nhiên, tương tự các phẫu thuật can thiệp sâu vào cột sống, laminectomy vẫn có nguy cơ dẫn đến một số biến chứng như nhiễm trùng, chảy máu, đau lưng kéo dài hoặc tổn thương dây thần kinh. Việc thăm khám kỹ lưỡng và lựa chọn cơ sở chuyên khoa uy tín sẽ góp phần giảm thiểu tối đa các rủi ro này.
Rủi ro và tác dụng phụ có thể gặp khi phẫu thuật
Phẩu thuật ung thư tủy sống mang lại cơ hội giảm chèn ép thần kinh, cải thiện đau và phục hồi chức năng cho người bệnh. Tuy nhiên, giống như bất kỳ can thiệp ngoại khoa nào, phương pháp này vẫn tiềm ẩn một số rủi ro nhất định. Trước khi tiến hành phẫu thuật, bác sĩ sẽ đánh giá toàn diện và giải thích chi tiết để người bệnh và gia đình hiểu rõ, chuẩn bị tâm lý cũng như phối hợp điều trị tốt nhất.
Dưới đây là những rủi ro và tác dụng phụ thường gặp, hầu hết đều có thể kiểm soát với phác đồ điều trị phù hợp:
Phản ứng với thuốc gây mê: Trong các ca phẫu thuật lớn, bao gồm phẩu thuật ung thư tủy sống, gây mê toàn thân có thể gây ra một số phản ứng như mệt mỏi, buồn ngủ, khó tập trung, buồn nôn hoặc nôn. Dù hiếm gặp, một số trường hợp có thể xuất hiện phản ứng dị ứng. Đội ngũ gây mê – hồi sức luôn theo dõi sát sao để xử lý kịp thời nếu có bất thường.
Nguy cơ nhiễm trùng: Vùng phẫu thuật có thể bị nhiễm trùng nếu không được chăm sóc đúng cách. Tại bệnh viện, bác sĩ luôn áp dụng quy trình vô khuẩn nghiêm ngặt và dùng kháng sinh dự phòng nhằm hạn chế tối đa nguy cơ này. Người bệnh cũng sẽ được hướng dẫn chăm sóc vết mổ tại nhà để đẩy nhanh quá trình hồi phục.
Đau sau mổ: Cảm giác đau là điều khó tránh khỏi sau phẫu thuật. Tuy nhiên, cơn đau sẽ giảm dần theo thời gian khi mô cơ phục hồi. Bác sĩ sẽ kê thuốc giảm đau phù hợp, đồng thời hướng dẫn người bệnh tập phục hồi chức năng để kiểm soát đau hiệu quả và rút ngắn thời gian hồi phục.
Tổn thương dây thần kinh: Trong quá trình phẫu thuật tiếp cận tủy sống, một tỉ lệ nhỏ bệnh nhân có thể gặp tổn thương thần kinh dẫn đến tê bì, giảm cảm giác hoặc yếu vận động. Với các cơ sở phẫu thuật chuyên sâu và ứng dụng vi phẫu hiện đại, nguy cơ này được giảm thiểu đáng kể.
Sẹo tại vị trí phẫu thuật: Sau phẫu thuật, vùng da quanh vết mổ có thể bị sưng nhẹ và để lại sẹo. Đây là phản ứng hoàn toàn bình thường của cơ thể. Bác sĩ sẽ hướng dẫn cách chăm sóc da và sử dụng sản phẩm hỗ trợ để hạn chế sẹo xấu.
Kháng thuốc gây mê: Một số trường hợp hiếm gặp có thể có phản ứng bất thường với thuốc gây mê do cơ địa hoặc kháng thuốc. Nhờ theo dõi liên tục trong suốt quá trình phẩu thuật ung thư tủy sống, đội ngũ chuyên môn sẽ điều chỉnh liều phù hợp để đảm bảo an toàn tối đa cho người bệnh.
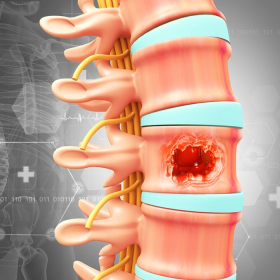
Mỗ hay phẫu thuật ung thư tủy sống điều có thể gây rủi ro
Chăm sóc và hồi phục sau phẫu thuật ung thư tủy sống
Sau khi trải qua phẫu thuật ung thư tủy sống, người bệnh thường cảm thấy mệt mỏi trong vài tuần đầu, thường kéo dài từ 2–6 tuần. Quá trình chăm sóc và phục hồi sau phẫu thuật đóng vai trò then chốt, giúp người bệnh nhanh chóng lấy lại sức khỏe và sớm trở lại với các hoạt động bình thường.
Thời gian nằm viện sau phẫu thuật
- Thông thường, người bệnh cần lưu lại bệnh viện từ 5–15 ngày, hoặc lâu hơn tùy vào khả năng hồi phục và mức độ biến chứng sau mổ. Trong thời gian này, bác sĩ sẽ kê các loại thuốc giảm đau, chống viêm để đảm bảo người bệnh thoải mái và hạn chế các triệu chứng khó chịu.
- Đội ngũ y tế sẽ theo dõi sát vết mổ, đánh giá tốc độ lành vết thương và phát hiện kịp thời những bất thường hoặc tác dụng phụ có thể xảy ra. Bên cạnh đó, người bệnh sẽ được hỗ trợ bởi chuyên viên vật lý trị liệu để tập luyện, cải thiện khả năng vận động, giúp quá trình hồi phục diễn ra thuận lợi và an toàn.
Hồi phục tại nhà
- Khi xuất viện, người bệnh sẽ tiếp tục được hướng dẫn chăm sóc và theo dõi tại nhà. Bác sĩ sẽ chỉ định các loại thuốc cần thiết, đồng thời hướng dẫn các bài tập vận động, hỗ trợ phục hồi chức năng. Việc tái khám định kỳ là rất quan trọng để đảm bảo tiến trình hồi phục diễn ra ổn định và kịp thời phát hiện bất thường nếu có.
- Với chế độ chăm sóc đúng cách và kiên nhẫn thực hiện hướng dẫn của bác sĩ, người bệnh sau phẫu thuật ung thư tủy sống hoàn toàn có thể phục hồi tốt, dần lấy lại sức khỏe và chất lượng cuộc sống.

Sau phẫu thuật ung thư tủy sống cần tập phục hồi chức năng
Xem thêm
Kết luận
Phẫu thuật ung thư tủy sống là can thiệp quan trọng, giúp giải ép tủy, lấy khối u, bảo vệ chức năng vận động và nâng cao chất lượng sống cho bệnh nhân. Việc hiểu rõ các phương pháp, quy trình, rủi ro và chăm sóc hậu phẫu là yếu tố then chốt để đạt kết quả tối ưu.
Bên cạnh đó, nếu bạn muốn hiểu sâu hơn về các bệnh lý ung thư cũng như các kiến thức hữu ích về sức khỏe, hãy truy cập vào fanpage Thuocungthu.net - Hiểu bệnh, hiểu thuốc để cập nhật những thông tin y khoa chính thống cũng như các mẹo bảo vệ sức khỏe.
FAQs – Câu hỏi thường gặp
1. Phẫu thuật ung thư tủy sống có nguy hiểm không?
Có rủi ro nhưng hiện nay tỷ lệ thành công cao nhờ kỹ thuật hiện đại và bác sĩ kinh nghiệm.
2. Bao lâu thì phục hồi sau phẫu thuật?
Từ vài tuần đến vài tháng tùy độ nặng, loại u, và tuân thủ vật lý trị liệu.
3. Ung thư tủy sống có chữa khỏi hoàn toàn được không?
Với u lành tính, khả năng chữa khỏi cao. U ác tính/di căn tập trung vào kiểm soát triệu chứng và kéo dài thời gian sống.
4. Bệnh ở giai đoạn cuối có thể phẫu thuật không?
Một số trường hợp giảm nhẹ triệu chứng, tuy nhiên quyết định dựa vào thể trạng và tiên lượng tổng thể.
Số lần xem: 179