Ung thư biểu mô tuyến vú có nguy hiểm không? Giải thích dễ hiểu
Ung thư vú là một trong những loại ung thư phổ biến nhất ở phụ nữ trên toàn thế giới. Theo thống kê của Tổ chức Y tế Thế giới (WHO), mỗi năm có hơn 2,3 triệu ca ung thư vú mới được chẩn đoán, và đây cũng là nguyên nhân gây tử vong hàng đầu do ung thư ở nữ giới. Trong số các loại ung thư vú, ung thư biểu mô tuyến vú chiếm phần lớn các trường hợp. Khi nghe đến chẩn đoán này, nhiều người lập tức đặt câu hỏi: “Ung thư biểu mô tuyến vú có nguy hiểm không?” Thực tế, mức độ nguy hiểm của bệnh không giống nhau ở mọi bệnh nhân. Nó phụ thuộc vào nhiều yếu tố như: Giai đoạn phát hiện bệnh, khả năng di căn, phương pháp điều trị được áp dụng. Điều quan trọng cần hiểu là: ung thư vú nếu được phát hiện sớm có thể điều trị hiệu quả và tỷ lệ sống rất cao. Nhiều bệnh nhân vẫn có thể sống khỏe mạnh trong nhiều năm sau khi điều trị. Trong bài viết này, Thuốc Ung Thư sẽ cùng tìm hiểu một cách khoa học và dễ hiểu về: Ung thư biểu mô tuyến vú là gì? Ung thư biểu mô tuyến vú có nguy hiểm không sẽ giúp bạn có cái nhìn đúng đắn, tránh hoang mang và biết cách bảo vệ sức khỏe của mình tốt hơn.
Tìm hiểu về ung thư biểu mô tuyến vú là gì?
Ung thư biểu mô tuyến vú là loại ung thư hình thành từ các tế bào của mô tuyến trong vú – bộ phận đảm nhiệm chức năng sản xuất và dẫn truyền sữa. Những tế bào này chủ yếu nằm ở ống dẫn sữa hoặc các tiểu thùy tuyến vú. Khi vì một lý do nào đó các tế bào này bị biến đổi bất thường, chúng có thể tăng sinh mất kiểm soát và dần hình thành nên khối u ác tính.
Trong giai đoạn đầu, các tế bào ung thư thường khu trú tại vị trí xuất phát trong mô tuyến. Nếu không được phát hiện và can thiệp kịp thời, khối u có thể phát triển lớn hơn, xâm lấn vào các mô xung quanh như mô mỡ, da hoặc thành ngực. Ở những giai đoạn muộn, tế bào ung thư còn có khả năng lan theo hệ bạch huyết hoặc đường máu đến các cơ quan khác trong cơ thể.
Thực tế cho thấy, ung thư biểu mô tuyến vú có tiên lượng khá tốt khi được chẩn đoán sớm. Nhờ sự tiến bộ của các phương pháp tầm soát và điều trị hiện đại, nhiều trường hợp có thể kiểm soát bệnh hiệu quả, kéo dài thời gian sống và cải thiện chất lượng cuộc sống cho người bệnh. Vì vậy, việc nhận biết sớm các dấu hiệu bất thường ở vú và chủ động kiểm tra sức khỏe định kỳ đóng vai trò rất quan trọng trong việc phát hiện bệnh ở giai đoạn sớm.
Các dạng ung thư biểu mô tuyến vú thường gặp
Ung thư biểu mô tuyến vú là nhóm ung thư vú phổ biến nhất, hình thành từ các tế bào biểu mô lót trong ống dẫn sữa hoặc tiểu thùy của tuyến vú. Tùy theo mức độ phát triển và khả năng xâm lấn, bệnh được chia thành hai nhóm chính: ung thư tại chỗ và ung thư xâm lấn.
Ung thư biểu mô tuyến vú tại chỗ
Đây là giai đoạn sớm của ung thư biểu mô tuyến vú, khi các tế bào bất thường vẫn còn khu trú bên trong ống dẫn sữa hoặc tiểu thùy và chưa lan sang mô vú xung quanh. Ở giai đoạn này, việc phát hiện sớm và điều trị đúng cách có thể mang lại hiệu quả rất cao, nhiều trường hợp đạt tỷ lệ kiểm soát bệnh gần như tuyệt đối.
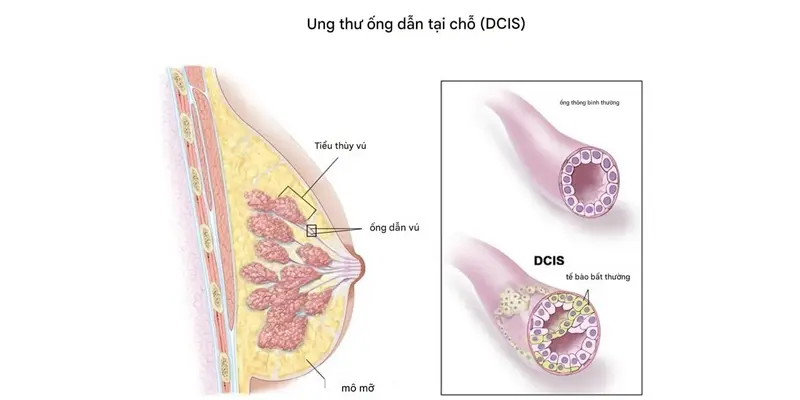
Ung thư biểu mô ống dẫn tại chỗ (DCIS)
Ung thư biểu mô ống dẫn tại chỗ (DCIS) xảy ra khi các tế bào bất thường xuất hiện trong ống dẫn sữa nhưng chưa xâm lấn ra ngoài thành ống. Vì chưa lan sang các mô lân cận nên DCIS được xem là dạng ung thư không xâm lấn.
Phần lớn các trường hợp DCIS được phát hiện thông qua tầm soát, đặc biệt là chụp nhũ ảnh. Khi được điều trị kịp thời, tiên lượng bệnh thường rất tốt và nguy cơ tiến triển thành ung thư xâm lấn có thể được kiểm soát hiệu quả.
Ung thư biểu mô tiểu thùy tại chỗ (LCIS)
LCIS xuất hiện khi các tế bào bất thường được phát hiện trong các tiểu thùy – nơi sản xuất sữa của tuyến vú. Dù vẫn được xếp vào nhóm tổn thương tại chỗ, LCIS thường được xem như một dấu hiệu cảnh báo nguy cơ phát triển ung thư vú trong tương lai. Người có LCIS cần được theo dõi định kỳ và tầm soát thường xuyên, bởi bệnh có thể làm tăng nguy cơ xuất hiện ung thư ở cả hai bên vú nếu không được quản lý chặt chẽ.
Ung thư biểu mô ống dẫn tại chỗ rất phổ biến
Ung thư biểu mô tuyến vú xâm lấn
Ung thư biểu mô tuyến vú xâm lấn xảy ra khi các tế bào ung thư đã vượt qua thành ống dẫn sữa hoặc tiểu thùy, lan vào các mô vú xung quanh. Ở giai đoạn này, bệnh có khả năng lan đến hạch bạch huyết hoặc di căn sang các cơ quan khác trong cơ thể.
Ung thư biểu mô ống xâm lấn
Đây là dạng ung thư biểu mô tuyến vú phổ biến nhất, chiếm khoảng 80% tổng số trường hợp ung thư vú. Bệnh bắt đầu từ các tế bào trong ống dẫn sữa, sau đó phát triển ra ngoài và xâm nhập vào mô vú lân cận.
Nếu không được phát hiện và điều trị sớm, ung thư biểu mô ống xâm lấn có thể lan đến hạch nách hoặc các cơ quan khác như xương, gan và phổi.
Ung thư biểu mô tiểu thùy xâm lấn (ILC)
Ung thư biểu mô tiểu thùy xâm lấn (ILC) khởi phát từ các tiểu thùy của tuyến vú – nơi sản xuất sữa. Mặc dù ít gặp hơn so với ung thư biểu mô ống xâm lấn, ILC vẫn chiếm khoảng 10% đến 15% các ca bệnh.
Đặc điểm của ILC là tế bào ung thư có xu hướng lan tỏa âm thầm trong mô vú, đôi khi khó phát hiện sớm qua thăm khám thông thường. Tuy vậy, nhiều nghiên cứu cho thấy tiên lượng của bệnh khá khả quan nếu được chẩn đoán và điều trị kịp thời, với tỷ lệ sống sau 5 năm ở mức tương đối cao.
Ung thư biểu mô tuyến vú có nguy hiểm không?
Ung thư biểu mô tuyến vú là một trong những dạng ung thư vú thường gặp, tuy nhiên mức độ nguy hiểm của bệnh không giống nhau ở mọi trường hợp. Tiên lượng phụ thuộc nhiều vào loại mô bệnh học, giai đoạn phát hiện cũng như phương pháp điều trị được áp dụng.
Ở giai đoạn sớm, đặc biệt là ung thư biểu mô tuyến vú tại chỗ (DCIS), tế bào ung thư vẫn còn khu trú trong ống dẫn sữa và chưa xâm lấn ra các mô xung quanh. Đây được xem là dạng bệnh có tiên lượng tốt. Khi được phát hiện kịp thời và điều trị đúng phác đồ, khả năng kiểm soát bệnh rất cao và nhiều bệnh nhân có thể đạt kết quả điều trị lâu dài.
Ngược lại, ung thư biểu mô tuyến vú xâm nhập (IDC) xảy ra khi các tế bào ung thư đã phá vỡ thành ống dẫn sữa và lan vào mô vú lân cận. Ở giai đoạn này, bệnh có nguy cơ di căn đến hạch bạch huyết hoặc các cơ quan khác trong cơ thể, vì vậy việc điều trị thường phức tạp hơn và cần phối hợp nhiều phương pháp như phẫu thuật, hóa trị, xạ trị hoặc liệu pháp nội tiết.
Một thể bệnh khác ít gặp hơn là ung thư biểu mô tuyến vú dạng nhầy. Đặc biệt, dạng “nhầy đơn thuần” thường có đặc điểm sinh học tương đối thuận lợi: khối u phát triển chậm, ranh giới rõ và tỷ lệ di căn hạch thấp hơn so với nhiều dạng ung thư vú xâm lấn khác. Nhờ vậy, nếu được chẩn đoán sớm và điều trị đúng hướng, tiên lượng của nhóm bệnh này khá khả quan, với tỷ lệ sống sau 5 năm có thể lên tới khoảng 94–95%.
Tóm lại, khi đặt câu hỏi ung thư biểu mô tuyến vú có nguy hiểm không, câu trả lời phụ thuộc chủ yếu vào loại bệnh, giai đoạn phát hiện và chiến lược điều trị. Việc tầm soát định kỳ, phát hiện sớm và tuân thủ phác đồ điều trị của bác sĩ đóng vai trò quan trọng trong việc cải thiện kết quả điều trị và chất lượng sống của người bệnh.
Ung thư biểu mô tuyến vú có nguy hiểm không?
Phương pháp chẩn đoán ung thư biểu mô tuyến vú
Chẩn đoán ung thư biểu mô tuyến vú không chỉ dựa vào một xét nghiệm đơn lẻ mà cần sự phối hợp của nhiều phương pháp khác nhau. Từ khám lâm sàng, chẩn đoán hình ảnh đến các xét nghiệm chuyên sâu, mỗi bước đều đóng vai trò quan trọng trong việc phát hiện sớm khối u, xác định bản chất tổn thương và đánh giá mức độ tiến triển của bệnh. Nhờ đó, bác sĩ có thể xây dựng phác đồ điều trị phù hợp và hiệu quả cho từng người bệnh.
Khám lâm sàng và khai thác tiền sử
Bước đầu tiên trong quá trình chẩn đoán ung thư biểu mô tuyến vú là thu thập đầy đủ thông tin về tiền sử sức khỏe và các yếu tố nguy cơ.
Bác sĩ thường hỏi chi tiết về:
- Tiền sử bản thân hoặc gia đình từng mắc ung thư vú hoặc các ung thư liên quan như ung thư buồng trứng, tử cung.
- Các yếu tố nguy cơ như tuổi tác, sử dụng liệu pháp hormone kéo dài, sinh con muộn, dậy thì sớm hoặc mãn kinh muộn.
Sau đó, bác sĩ tiến hành khám vú và vùng hạch lân cận. Mục tiêu là phát hiện các dấu hiệu bất thường như:
- Khối u hoặc vùng cứng trong mô vú
- Thay đổi ở da vú như lõm da, sần sùi giống vỏ cam, nhăn nheo
- Núm vú tụt vào trong, loét hoặc tiết dịch bất thường
- Hạch nách hoặc hạch trên xương đòn sưng to
Khám lâm sàng là bước quan trọng giúp định hướng các xét nghiệm tiếp theo.
Chẩn đoán hình ảnh
Các kỹ thuật chẩn đoán hình ảnh đóng vai trò then chốt trong việc phát hiện sớm và đánh giá đặc điểm của khối u vú.
- Chụp X-quang tuyến vú (Mammography): Đây là phương pháp sàng lọc tiêu chuẩn đối với ung thư vú, đặc biệt ở phụ nữ trên 40 tuổi. Mammography có khả năng phát hiện các khối u nhỏ hoặc vi vôi hóa – dấu hiệu có thể xuất hiện rất sớm trong ung thư biểu mô tuyến vú.
- Siêu âm vú: Siêu âm giúp phân biệt khối u dạng đặc với nang chứa dịch, đồng thời đánh giá kích thước khối u và tình trạng hạch nách. Phương pháp này thường được sử dụng cho phụ nữ trẻ vì mô vú dày có thể làm giảm độ chính xác của chụp X-quang.
- Cộng hưởng từ tuyến vú (MRI): MRI được chỉ định trong những trường hợp cần đánh giá chi tiết hơn, chẳng hạn như nghi ngờ nhiều ổ u trong vú hoặc người có nguy cơ cao do mang đột biến gen BRCA1/BRCA2. Kỹ thuật này cho hình ảnh rõ nét và giúp đánh giá chính xác phạm vi tổn thương.
Xét nghiệm mô bệnh học
Để xác định chắc chắn ung thư biểu mô tuyến vú, cần phải phân tích mô khối u dưới kính hiển vi. Đây được xem là tiêu chuẩn vàng trong chẩn đoán ung thư. Một số phương pháp thường được sử dụng gồm:
- Sinh thiết kim lõi (Core Needle Biopsy): Bác sĩ sử dụng kim chuyên dụng để lấy một mẫu mô từ khối u. Mẫu mô này sau đó được phân tích nhằm xác định cấu trúc tế bào và bản chất của tổn thương.
- Sinh thiết hút kim nhỏ (FNA): Phương pháp này sử dụng kim rất mảnh để hút các tế bào từ khối u. Mẫu tế bào được quan sát dưới kính hiển vi để tìm dấu hiệu ác tính.
- Sinh thiết mở: Trong một số trường hợp khó chẩn đoán, bác sĩ có thể chỉ định phẫu thuật lấy một phần hoặc toàn bộ khối u để phân tích chi tiết hơn.
Xét nghiệm hóa mô miễn dịch
Sau khi xác định khối u là ác tính, các xét nghiệm hóa mô miễn dịch sẽ được thực hiện để đánh giá đặc điểm sinh học của khối u. Những thông tin này có ý nghĩa quan trọng trong việc lựa chọn phương pháp điều trị. Các chỉ số thường được đánh giá bao gồm:
- Thụ thể hormone (ER và PR): Khối u dương tính với các thụ thể này thường đáp ứng tốt với điều trị nội tiết.
- HER2: Nếu HER2 dương tính, khối u có xu hướng phát triển nhanh hơn nhưng có thể điều trị hiệu quả bằng các thuốc nhắm trúng đích.
- Ki-67: Đây là chỉ số phản ánh tốc độ tăng sinh của tế bào ung thư, giúp bác sĩ đánh giá mức độ hoạt động của khối u.
Xét nghiệm đánh giá giai đoạn và di căn
Sau khi chẩn đoán xác định ung thư biểu mô tuyến vú, bước tiếp theo là đánh giá mức độ lan rộng của bệnh trong cơ thể. Điều này giúp xác định giai đoạn ung thư và lựa chọn chiến lược điều trị phù hợp. Các phương pháp thường được sử dụng gồm:
- Chụp CT hoặc PET-CT: Giúp phát hiện di căn ở các cơ quan như phổi, gan hoặc hạch sâu.
- Xạ hình xương: Được thực hiện khi nghi ngờ ung thư đã lan đến hệ xương.
- Xét nghiệm máu: Một số chỉ điểm ung thư như CA 15-3 hoặc CEA có thể được sử dụng để theo dõi đáp ứng điều trị và phát hiện nguy cơ tái phát.
Các phương pháp điều trị ung thư biểu mô tuyến vú hiện nay
Việc điều trị ung thư biểu mô tuyến vú không có một công thức chung cho tất cả bệnh nhân. Bác sĩ sẽ xây dựng phác đồ điều trị dựa trên nhiều yếu tố như giai đoạn bệnh, kích thước khối u, đặc điểm sinh học của tế bào ung thư và tình trạng sức khỏe tổng thể của người bệnh. Trong thực hành lâm sàng, các phương pháp dưới đây thường được phối hợp nhằm đạt hiệu quả điều trị tối ưu.
Phẫu thuật loại bỏ khối u
Phẫu thuật vẫn là phương pháp điều trị nền tảng đối với ung thư biểu mô tuyến vú. Mục tiêu chính là loại bỏ khối u cùng phần mô xung quanh để hạn chế nguy cơ tế bào ung thư lan rộng.
Tùy từng trường hợp, bác sĩ có thể chỉ định các hình thức phẫu thuật khác nhau:
- Phẫu thuật bảo tồn vú: chỉ cắt bỏ khối u và một phần mô lành xung quanh, giúp giữ lại phần lớn cấu trúc của vú. Phương pháp này thường được áp dụng khi khối u còn nhỏ và chưa lan rộng.
- Cắt bỏ tuyến vú (đoạn nhũ): loại bỏ một phần hoặc toàn bộ tuyến vú khi khối u lớn hoặc có nhiều ổ tổn thương.
- Phẫu thuật tái tạo vú: có thể thực hiện ngay trong cùng ca phẫu thuật hoặc sau đó một thời gian, bằng cách sử dụng túi độn hoặc vạt mô tự thân từ lưng hoặc bụng.
Bên cạnh xử lý khối u, việc đánh giá và điều trị hạch nách cũng đóng vai trò quan trọng. Sinh thiết hạch gác cửa giúp xác định ung thư đã lan tới hạch hay chưa. Nếu phát hiện di căn, bác sĩ có thể tiến hành nạo hạch nách nhằm loại bỏ các tế bào ung thư còn tồn tại.
Hóa trị
Hóa trị sử dụng các loại thuốc đặc hiệu để tiêu diệt hoặc ức chế sự phát triển của tế bào ung thư trong cơ thể. Phương pháp này có thể được áp dụng ở nhiều thời điểm khác nhau trong quá trình điều trị.
- Hóa trị trước phẫu thuật (hóa trị tân bổ trợ): giúp làm nhỏ khối u, tăng khả năng phẫu thuật bảo tồn vú hoặc chuyển khối u từ không thể phẫu thuật sang có thể phẫu thuật.
- Hóa trị sau phẫu thuật: được sử dụng nhằm tiêu diệt những tế bào ung thư còn sót lại mà mắt thường hoặc các xét nghiệm thông thường không phát hiện được, từ đó giảm nguy cơ tái phát hoặc di căn.
Xạ trị
Xạ trị sử dụng các tia bức xạ năng lượng cao để phá hủy tế bào ung thư tại vùng điều trị. Phương pháp này thường được chỉ định sau phẫu thuật, đặc biệt là sau phẫu thuật bảo tồn vú.
Mục tiêu của xạ trị là tiêu diệt những tế bào ung thư còn tồn tại trong mô vú, thành ngực hoặc hệ thống hạch bạch huyết lân cận, từ đó hạn chế nguy cơ tái phát tại chỗ.

Phẫu thuật, xạ trị, hóa trị và liệu pháp hormone là những phương pháp phổ biến trong điều trị ung thư biểu mô tuyến vú
Liệu pháp nội tiết
Một tỷ lệ lớn các trường hợp ung thư biểu mô tuyến vú có thụ thể hormone dương tính, nghĩa là sự phát triển của tế bào ung thư chịu ảnh hưởng từ hormone estrogen hoặc progesterone.
Trong những trường hợp này, liệu pháp nội tiết được sử dụng để:
- Ngăn chặn tác động của estrogen lên tế bào ung thư
- Giảm sản xuất hormone trong cơ thể
Nhờ đó, quá trình phát triển của khối u được kiểm soát tốt hơn và nguy cơ tái phát lâu dài cũng giảm đáng kể.
Liệu pháp nhắm trúng đích
Một số khối u vú có biểu hiện dương tính với thụ thể HER2 – một loại protein kích thích sự tăng sinh mạnh của tế bào ung thư. Liệu pháp nhắm trúng đích sử dụng các loại thuốc đặc hiệu để ức chế thụ thể này. Cơ chế của phương pháp là chặn các tín hiệu thúc đẩy sự phát triển của tế bào ung thư, từ đó làm chậm hoặc kiểm soát sự tiến triển của bệnh. Khi được kết hợp với hóa trị hoặc các phương pháp khác, hiệu quả điều trị có thể được cải thiện rõ rệt.
Liệu pháp miễn dịch
Liệu pháp miễn dịch là hướng điều trị hiện đại trong ung thư học. Khác với hóa trị hoặc xạ trị, phương pháp này không trực tiếp tiêu diệt tế bào ung thư mà kích hoạt hệ miễn dịch của cơ thể nhận diện và tấn công các tế bào bất thường. Trong một số trường hợp ung thư vú đặc biệt, liệu pháp miễn dịch có thể giúp tăng hiệu quả điều trị, đồng thời hỗ trợ kiểm soát bệnh trong thời gian dài.
Xem thêm
Kết luận
Câu hỏi ung thư biểu mô tuyến vú có nguy hiểm không khiến nhiều người lo lắng khi lần đầu nghe đến căn bệnh này. Trên thực tế, ung thư vú có thể trở nên nguy hiểm nếu phát hiện muộn hoặc đã di căn đến các cơ quan khác. Tuy nhiên, nhờ sự tiến bộ của y học hiện đại, nhiều trường hợp bệnh có thể được điều trị hiệu quả, đặc biệt khi được phát hiện ở giai đoạn sớm.
Điều quan trọng nhất là mỗi người cần chủ động bảo vệ sức khỏe của mình thông qua việc tầm soát định kỳ, duy trì lối sống lành mạnh và chú ý đến những thay đổi bất thường của cơ thể. Phát hiện sớm không chỉ giúp việc điều trị dễ dàng hơn mà còn mang lại cơ hội sống lâu dài và chất lượng cuộc sống tốt hơn.
Bên cạnh đó, nếu bạn muốn hiểu sâu hơn về các bệnh lý ung thư cũng như các kiến thức hữu ích về sức khỏe, hãy truy cập vào fanpage Thuocungthu.net - Hiểu bệnh, hiểu thuốc để cập nhật những thông tin y khoa chính thống cũng như các mẹo bảo vệ sức khỏe.
Câu hỏi thường gặp về ung thư biểu mô tuyến vú
Ung thư biểu mô tuyến vú sống được bao lâu?
Thời gian sống của bệnh nhân phụ thuộc vào nhiều yếu tố như:
- giai đoạn bệnh
- loại ung thư
- phương pháp điều trị
- sức khỏe tổng thể
Theo nhiều thống kê y khoa:
- Giai đoạn sớm: tỷ lệ sống sau 5 năm có thể trên 90%
- Giai đoạn di căn: khoảng 30%
Điều này cho thấy việc phát hiện sớm đóng vai trò quyết định.
Ung thư vú có lây không?
Ung thư vú không phải là bệnh truyền nhiễm.
Bệnh không thể lây qua:
- tiếp xúc
- ăn uống chung
- chăm sóc người bệnh
Ung thư xảy ra do đột biến trong tế bào, không phải do vi khuẩn hay virus lây lan giữa người với người.
Số lần xem: 82